دستگاه ابلیشن سهبعدی قلب
Electrophysiology (EP)
مطالعه الکتروفیزیولوژی قلب (EP Study) یک روش تهاجمی تشخیصی–درمانی است که با ثبت مستقیم سیگنالهای الکتریکی داخل قلب، امکان تحلیل دقیق مکانیسم آریتمیها و درمان هدفمند آنها را فراهم میکند. این روش بر پایه تلفیق پردازش سیگنالهای زیستی، سیستمهای تصویربرداری پزشکی، کاتترهای هوشمند و سامانههای ایمن انرژی درمانی استوار است.
پزشک از کاتترهای قلبی (لولههای باریک) و سیستمهای کامپیوتری برای ثبت نوار قلب (EKG) و انجام اندازهگیریهای الکتریکی از داخل قلب استفاده میکند. حسگرهایی که پزشک داخل قلب قرار میدهد، اطلاعاتی بسیار دقیقتر از الکترودهایی که روی پوست قفسه سینه قرار میگیرند، فراهم میکنند.
بررسی فعالیت الکتریکی قلب میتواند به پزشک نشان دهد آیا و در کدام بخش، سیگنالهای ضربان قلب دچار مشکل شدهاند. در حالت طبیعی، سیگنالهایی که باعث ضربان قلب میشوند، هر بار بهصورت منظم و از یک مسیر مشخص عبور میکنند.
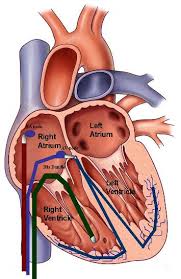
وقتی دچار ریتم غیرطبیعی قلب میشوید، این وضعیت شبیه اتوبوسی است که مسیر همیشگی خود را دنبال نمیکند. ممکن است اتوبوس از ایستگاه اشتباه حرکت کند، یک ایستگاه را رد کند، مسیر را کامل طی نکند، یا خیلی سریع یا خیلی کند حرکت کند. سیگنالهای نامنظم قلب هم به همین شکل هستند. پزشک شما میخواهد علت این مشکل را پیدا کند تا مشخص شود آیا این ریتم خطرناک است و چگونه باید آن را درمان کرد.
الکتروفیزیولوژی چگونه کار میکند؟
آزمایشگاه الکتروفیزیولوژی مانند محل انجام کارآگاهانه است. الکتروفیزیولوژیست پزشکی است که در درک ریتمهای قلبی تخصص دارد. او میتواند دادههای نوار قلب (EKG) را بهخوبی تفسیر کند. هر موجی که روی صفحه EKG دیده میشود، اطلاعاتی درباره عملکرد بخشهای مختلف قلب ارائه میدهد.
آنها ابتدا یک فرضیه درباره مشکل ایجادشده مطرح میکنند و سپس آن را در آزمایشگاه EP بررسی میکنند. با استفاده از تجهیزات و داروهایی مانند آدنوزین یا ایزوپروترنول میتوانند ضربان قلب را سریعتر یا کندتر کنند و نتایج را بررسی نمایند.
الکتروفیزیولوژیستها بهجای تکیه بر پاسخهای ظاهراً واضح، از یک برنامه منطقی و مرحلهبهمرحله پیروی میکنند. اطلاعات بهدستآمده ممکن است به چند تشخیص احتمالی منجر شود و آزمایشها کمک میکنند تا این گزینهها محدود شده و تشخیص نهایی بهطور دقیق مشخص شود.
هدف استفاده از این دستگاه:
EP Study با هدف:
- تعیین نوع و مکانیسم آریتمی
- شناسایی محل شروع و مسیر انتشار سیگنالهای غیرطبیعی
- ارزیابی خطر مرگ ناگهانی قلبی
- انتخاب یا اجرای درمان بهینه (بهویژه Catheter Ablation)
انجام میشود، بهویژه زمانی که روشهای غیرتهاجمی اطلاعات کافی ارائه نمیدهند.
ایندیکیشنهای استفاده از EP Study
1. بیماران با آریتمیهای علامتدار یا مشکوک
EP Study در بیمارانی انجام میشود که دچار علائم ناشی از ریتم غیرطبیعی قلب هستند، بهویژه زمانی که تستهای غیرتهاجمی کافی نبودهاند:
- تپش قلب مکرر یا شدید (Palpitations)
- سنکوپ یا Presyncope با علت نامشخص
- سرگیجه، ضعف یا احساس ضربان نامنظم
- آریتمیهای ثبتشده ولی با مکانیسم نامشخص
2. تاکیکاردیهای فوقبطنی (SVT)
از شایعترین ایندیکیشنهای EP Study:
- AVNRT (Atrioventricular Nodal Reentry Tachycardia)
- AVRT (مانند Wolff–Parkinson–White Syndrome)
- Atrial Tachycardia (کانونی یا ماکرو ریانتری)
- Flutter دهلیزی
هدف EP:
- تعیین مسیر ریانتری یا فوکوس آریتمی
- تصمیمگیری برای Catheter Ablation قطعی
3. فیبریلاسیون دهلیزی (Atrial Fibrillation – AF)
بهویژه در موارد زیر:
- AF علامتدار مقاوم به درمان دارویی
- AF عودکننده (Paroxysmal یا Persistent)
- بیماران جوان یا با ریسک بالای عوارض دارویی
هدف EP:
- Pulmonary Vein Isolation (PVI)
- Mapping نواحی Trigger و Substrate
4. تاکیکاردیهای بطنی (VT)
بهویژه در بیماران پرخطر:
- VT پایدار یا ناپایدار
- VT مرتبط با اسکار میوکارد (Post-MI، Cardiomyopathy)
- VT مکرر علیرغم ICD و دارودرمانی
هدف EP:
- تعیین مدار ریانتری بطنی
- Ablation نواحی اسکار و کانالهای هدایتی
5. بیماران با سنکوپ با علت نامشخص
در صورت排除 علل غیرقلبی:
- شک به آریتمیهای خطرناک
- اختلالات سیستم هدایتی
- برادیآریتمیهای پنهان
هدف EP:
- بررسی Sinus node dysfunction
- بررسی AV conduction و refractory periods
6. ارزیابی اختلالات سیستم هدایتی قلب
- بلوکهای AV درجه بالا
- تأخیرهای غیرطبیعی در سیستم His–Purkinje
- تصمیمگیری برای Pacemaker یا ICD
7. بیماران با خطر مرگ ناگهانی قلبی (SCD Risk Stratification)
EP Study برای Stratification در بیماران زیر استفاده میشود:
- کاردیومیوپاتی ایسکمیک یا غیرایسکمیک
- سابقه MI با EF کاهشیافته
- آریتمیهای بطنی غیرپایدار
- برخی بیماریهای ارثی (در موارد انتخابشده)
8. ارزیابی اثربخشی درمان دارویی یا ابلیشن قبلی
- بررسی پاسخ به Antiarrhythmic drugs
- ارزیابی علت عود آریتمی پس از Ablation
- تنظیم مجدد استراتژی درمان
9. بیماران با مسیرهای فرعی هدایتی (Accessory Pathways)
- WPW علامتدار
- WPW بدون علامت ولی پرخطر (short refractory period)
هدف EP:
- شناسایی دقیق محل مسیر فرعی
- Ablation پیشگیرانه
10. بیماران کاندید مداخلات الکتروفیزیولوژیک پیشرفته
- High-density mapping
- Substrate modification
- Zero / near-zero fluoroscopy procedures
معماری و اجزای سیستم EP (Engineering Perspective)- ملاحضات مهندسی پزشکی در شناخت و نگهداشت دستگاه:
1. سیستم ثبت سیگنال الکتروفیزیولوژی
- کارکرد: ثبت Intracardiac Electrograms و ECG سطحی
- اجزای کلیدی:
- Amplifier با بهره بالا و نویز کم
- فیلترهای High-pass، Low-pass و Notch
- ADC با نرخ نمونهبرداری ≥ 1 kHz
- Workstation برای نمایش، ذخیره و Mapping
- ملاحظات مهندسی:
- Latency پایین
- ایزولاسیون الکتریکی کامل برای ایمنی بیمار
2. کاتترهای الکتروفیزیولوژی
- Diagnostic Catheters: چندالکتروده (4 تا 10-pole)
- Ablation Catheters: RF و Cryo
- نکات مهندسی مهم:
- فاصله بین الکترودها (Spatial Resolution)
- پایش Impedance و Temperature
- کیفیت تماس الکترود–بافت (Contact Force)
3. سیستم فلوروسکوپی
- هدایت Real-time کاتترها
- چالش مهندسی: مدیریت دوز اشعه مطابق اصل ALARA
- روند نوین: کاهش وابستگی به فلوروسکوپی با کمک Mapping سهبعدی و ICE
4. سیستم نقشهبرداری سهبعدی الکتروآناتومیک
- کارکرد:
- بازسازی سهبعدی آناتومی قلب
- تولید Activation Map، Voltage Map و Pace Map
- فناوریها: Magnetic-based، Impedance-based یا Hybrid
- ویژگی مهندسی:
دقت مکانی در حد ±1 میلیمتر و نیاز به کالیبراسیون دقیق
5. ژنراتور RF Ablation
- پارامترهای کنترلی: Power، Temperature، Impedance و Time
- ملاحظات ایمنی:
- Closed-loop control
- جلوگیری از Steam Pop
- مانیتورینگ Real-time Impedance Drop
6. سیستم Pacing و القای آریتمی
- کاربرد: تحریک برنامهریزیشده قلب برای تشخیص مکانیسم آریتمی
- پارامترها: Pulse Width، Amplitude، Cycle Length، Extra Stimuli
7. سامانههای پایش و ایمنی
- ECG، فشار خون، SpO₂، Capnography
- Defibrillator / Cardioverter همگام با ECG
- UPS، ایزولاسیون الکتریکی و سیستم زمین حفاظتی
8. اکوکاردیوگرافی داخل قلبی (ICE)
- تصویربرداری مستقیم از ساختارهای قلب
- افزایش ایمنی و کاهش دوز اشعه
- بهبود دقت هدایت ابلیشن
وظایف مهندس پزشک بیمارستانی در حفظ و نگهداری دستگاه الکتروفیزیولوژی قلب (EP System)
1. نگهداری پیشگیرانه (Preventive Maintenance – PM)
مهندس پزشک مسئول اجرای برنامه منظم PM برای تمام زیرسیستمهای EP Lab است:
اقدامات کلیدی:
- بررسی سلامت سیستم ثبت سیگنال EP و EGM
- تست عملکرد Amplifier، ADC، فیلترها و کابلها
- بررسی sampling rate، latency و نویز خط پایه
- کنترل صحت عملکرد RF Generator (توان، دما، امپدانس)
- تست ایمنی الکتریکی مطابق استانداردهای پزشکی (IEC 60601)
- بررسی سلامت UPS و سیستم برق اضطراری
- کالیبراسیون دورهای تجهیزات طبق دستورالعمل سازنده
2. کنترل ایمنی بیمار و اپراتور (Safety Management)
ایمنی مهمترین مسئولیت مهندس پزشک در EP Lab است:
وظایف ایمنی:
- اطمینان از ایزولاسیون الکتریکی کامل
- بررسی سیستم Grounding و Equipotential bonding
- پایش نشتی جریان (Leakage current)
- بررسی سالم بودن کابلهای بیمار (Patient cables)
- کنترل همزمانی صحیح Defibrillator با ECG
- نظارت بر رعایت ALARA در سیستم فلوروسکوپی
- آمادهسازی تجهیزات اضطراری پیش از هر پروسیجر
3. پشتیبانی حین انجام پروسیجر (Intra-procedural Support)
در طول انجام EP Study یا Ablation:
مسئولیتها:
- آمادهسازی کامل سیستم قبل از ورود بیمار
- بررسی ارتباط صحیح کاتترها با سیستم ثبت سیگنال
- مانیتورینگ کیفیت سیگنالها (Noise، Drift، Saturation)
- پشتیبانی فنی از سیستم 3D Mapping
- کمک به پزشک در عیبیابی لحظهای سیستم
- نظارت بر پارامترهای RF Ablation برای جلوگیری از:
- Steam pop
- افزایش ناگهانی امپدانس
- Overheating
4. کالیبراسیون و تنظیمات تخصصی (Calibration & Configuration)
موارد حیاتی:
- کالیبراسیون سیستمهای Mapping سهبعدی
- تنظیم صحیح:
- Gain
- Filter bandwidth
- Display scaling
- بررسی دقت مکانی (Spatial accuracy ±1 mm)
- تست عملکرد Contact force sensing (در صورت وجود)
- کنترل تداخل الکترومغناطیسی (EMI)
5. مدیریت تجهیزات مصرفی و کاتترها
وظایف:
- بررسی تاریخ انقضا و استریلیتی کاتترها
- تطبیق نوع کاتتر با پروسیجر
- کنترل سلامت کانکتورها و پینها
- جلوگیری از آسیب مکانیکی به کابلهای ظریف
- ثبت مصرف تجهیزات برای کنترل هزینه و انبارداری
6. عیبیابی و رفع اشکال (Troubleshooting)
نمونه مشکلات رایج:
- نویز شدید در سیگنال EGM
- قطع ارتباط Mapping system
- خطای RF Generator
- عدم تشخیص کاتتر توسط سیستم
- اختلال در همزمانی ECG و فلوروسکوپی
وظیفه مهندس:
- تشخیص منبع مشکل (سختافزار، نرمافزار، کاربری)
- رفع سریع اشکال بدون وقفه در درمان
- مستندسازی کامل خطا و اقدام اصلاحی
7. مستندسازی فنی و مدیریت کیفیت
شامل:
- ثبت کامل PM و CM (Corrective Maintenance)
- لاگ خطاها و هشدارهای سیستم
- گزارش حوادث نزدیک به خطا (Near Miss)
- مشارکت در برنامههای Risk Management
- همکاری در اعتباربخشی بیمارستان (Accreditation)
8. آموزش کادر درمانی
نقش آموزشی مهندس پزشک:
- آموزش پرستاران و تکنسینها در:
- راهاندازی صحیح سیستم
- اتصال ایمن کاتترها
- تفسیر خطاهای فنی ساده
- آموزش اصول ایمنی دستگاه
- بهروزرسانی دانش کاربران پس از Upgrade سیستم
9. مدیریت نرمافزار و بهروزرسانیها
مسئولیتها:
- نصب و تست Software updateها
- بررسی سازگاری نسخهها با سختافزار موجود
- Backup منظم دادههای بیماران
- رعایت الزامات Cybersecurity تجهیزات پزشکی
منابع:
https://my.clevelandclinic.org/health/diagnostics/23054- electrophysiology-study
https://educare.bostonscientific.eu/s/


نظر دهید